3 марта 2017 г. на очередной конференции Кардиологического центра мц "Эребуни" был представлен клинический случай пациентки с кардиомиопатией такоцубо. С докладом выступила кардиолог Отделения неотложной кардиологии Флора Мурадян.
Понятие кардиомиопатия такоцубо было представлено кардиологической общественности впервые в 1990г. в Японии, а уже на Конгрессе европейских кардиологов в 2006г. в Барселоне была представлена как самостоятельная назология - как вариант кардиомиопатии. В переводе с японского takotsubo означает ”ловушка для осьминога”. При данной патологии сердечная мышца расширяется и сердце по своей форме становится похожей на сосуд (кувшин для вина). рис.1
 |
Рис.1.”Ловушка” для осьминонов.
Патология встречается, в основном, у женщин среднего и пожилого возраста после перенесенного тяжелого стресса. Отсюда и другие названия: Transient apical ballooning, Stress-induced cardiomyopathy, Stress cardiomyopathy, “ampulla” cardiomyopathy, Neurogenic myocardial stunning, Broken heart syndrome - “синдром разбитого сердца”.
В основе патогенеза лежит увеличение концентрации катехоламинов в крови, причем в несколько раз больше, чем во время острого инфаркта миокарда, что приводит к спазму коронарной артерии, к нарушению микроциркуляции и гибели кардиомиоцитов (Y. J. Akashi 2003, Wittstein 2005). Биопсия выявляет признаки интоксикации катехоламинов: накопление внутриклеточных гликогенов, увеличение вакуолей, увеличение количества белков во внеклеточном матриксе при отсутствии миокардита.
Эпидемиология: чаще всего встречается у женщин >55 (70-90%), в менопаузе риск заболеваемости возрастает почти в 5 раз. Возможно также проявление болезни у подростков 14-16 лет, поскольку их организм не слишком адаптирован к стрессу. Общий процент данной патологии от всех сердечных случаев 2%.
Клиника: В 60% случаев наблюдается острая боль в загрудинной области, одышка (в 30% случаев), потеря сознания, различные нарушения сердечного ритма, остановка сердца, развитие острой застойной недостаточности кровообращения (систолическая дисфункция, митральная регургитация III- IV0, вплоть до кардиогенного шока), развитие тромба ЛЖ и тромбоэмболических осложнений.
Диагностика основывается на клинической картине, ЭКГ, ЭХОКГ, концентрации биомаркеров и катехоламинов, а также на КАГ (коронароангиография).
ЭКГ-изменения (рис. 2,3):
• Элевация ST-сегмента в грудных отведениях.
•Удлинение QT-интервала с инверсией T-зубца.
•Скорейшее восстановление ЭКГ-изменений в течение 2-3 недель
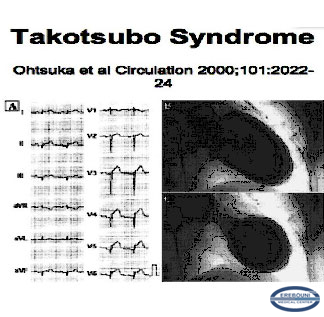
Рис.2. ЭКГ и вентрикулография при Takotsubo кардиомиопатии
. 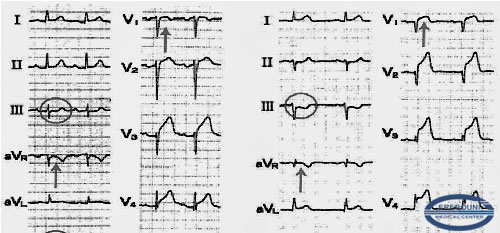
Рис.3. ЭКГ дифференциальная диагностика между Takotsubo кардиомиопатией и остром инфаркте миокарда передней локализации.
БИОМАРКЕРЫ И КАТЕХОЛАМИНЫ. Уровень биомаркеров высокой сердечной чувствительности намного ниже, чем при инфаркт миокарда данного объема. Концентрация катехоламинов в крови намного выше, чем при остром инфаркте миокарда, однако надо исключить феохромоцитому и миокардиты.
ЭХОКГ выявляет акинез или дискинез верхушечных и/или средних сегментов ЛЖ, гиперкинез базальных сегментов ЛЖ, вследствие чего возможна, также, обструкция выносящего тракта ЛЖ, сегментарное либо тотальное расширение полости ЛЖ, снижение ФВ ЛЖ от 50% в течение 4-8 недель. (Рис. 4).
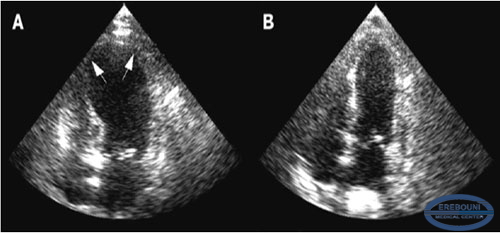
Рис. 4. Двухмерная ЭХОКГ-картина Takotsubo кардиомиопатии.
Коронароангиография выявляет отсутствие гемодинамически значимых сужений коронарных артерий, вентрикулография выявляет полиморфизм движения стенок ЛЖ в фазы наполнения и опорожнения (Рис.5.)
.
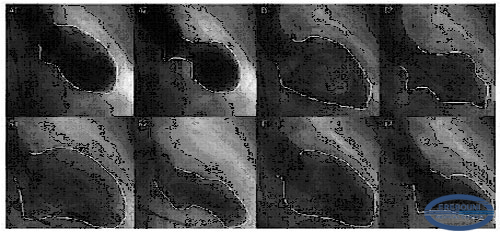
Рис.5. Вентрикулография при Takotsubo кардиомиопатии.
Лечение. Конкретных гайдлайнов в лечении Такоцубо кардиомиопатии нет. В остром периоде проводится лечение аналогичное лечению при остром инфаркте миокарда - анальгетики, транквилизаторы, антиагреганты, ACEI, β-блокаторы, мочегонные, инотропные препараты, но в случае обструкции выносящего тракта ЛЖ противопоказаны инотропные препараты.
КЛИНИЧЕСКИЙ СЛУЧАЙ
14.11.2016г. в мц "Эребуни" поступила больная С.А., 1956г. рожд., с жалобами на боли в области грудной клетки, одышку.
В анамнезе: По данным ЭКГ-элевация сегмента ST в отведениях V1-V5. ЭХОКГ (от 14.11.16г.) - гипертрофия миокарда ЛЖ, дилатация левых полостей: ЛП 4,2 см, ЛЖ 5,7 см. Аорта уплотнена, в восходящем отделе расширена - 4,1см. Акинез и гипокинез всех передне-перегородочных сегментов ЛЖ. Сократимость миокарда снижена. ФВ ЛЖ - 27-28%: Доплер: митральная регургитация III ст., аортальная регургитация II ст., легочная гипертензия II ст., систолическое давление в легочной артерии Pmax PA 77mm Hg. В результате обследований был поставлен диагноз: ИБС: Острый инфаркт миокарда передней стенки ЛЖ с подъемом сегмента ST.
В стационаре у больной было отмечено развитие острой недостаточности левого желудочка, которая была компенсирована медикаментозно. Лечение было проведено, как при остром инфаркте миокарда, и была выписана с улучшением. После стабилизации состояния, больной было рекомендовано коронароангиография, от которой она отказалась. Однако 30.11.2016г. больная вновь обратилась в мц "Эребуни" с целью проведения ангиогрфии - со стороны коронарных артерий атеросклеротических изменений не было выявлено.
После повторного ЭхоКГ (16.03.2017г.) было выявлено: Гипертрофия миокарда ЛЖ, дилатация левых полостей: ЛП 4,2 см, ЛЖ 5,6 см. Аорта уплотнена, в восходящем отделе расширена - 3,9 см. Сократимость миокарда снижена. ФВ - 42%. Сократимость правого желудочка сохранна. TAPSE>1,8см. Нижняя полая вена коллабирует.
Доплер: митральная регургитация II ст., аортальная регургитация IIст., регургитация легочной артерии IIст., легочной гипертензии не было. В сравнении с предыдущими ЭхоКГ ФВ ЛЖ выросла неадекватно, т.к. у больной наблюдалась клапанная недостаточность.
Исходя из клинико-лабораторных и инструментальных исследований, был поставлен диагноз: Takotsubo. кардиомиопатия. митральная регургитация II ст., аортальная регургитация II ст., недостаточность клапанa легочной артерии II ст., Артериальная гипертензия. HFrecEF, НК ФК II (NYHA):
Важно отметить, что для установления более точного диагноза Takotsubo кардиомиопатия требуется определенный промежуток времени, что затрудняет своевременное диагностирование данной патологии, так как острый период протекает как острый инфаркт миокарда, а восстановление происходит за короткое время (на основе ЭКГ и ЭхоКГ-данных).
 |
 |
 |



